Hernia Discal Lumbar y Cervical
La hernia discal es un cambio en uno de los discos intervertebrales (las estructuras que funcionan como “amortiguadores” entre vértebras).
Puede presentarse en diferentes zonas, siendo más común en la región lumbar (espalda baja) y cervical (cuello).
En Dolorfin entendemos que recibir este diagnóstico puede generar preocupación. Por eso, el objetivo inicial es explicarlo con claridad, entender cómo se relaciona con tus síntomas y orientar un enfoque conservador a partir de una valoración clínica integral (no solo por estudios de imagen).

Síntomas frecuentes asociados a hernia discal
La presentación varía según zona (lumbar o cervical) y persona. Lo clave es correlacionar síntomas con exploración clínica.
Dolor localizado
Molestia en cuello (cervical) o espalda baja (lumbar).
Dolor irradiado
Molestia que se extiende hacia brazo o pierna.
Hormigueo o entumecimiento
Sensación de “corrientazos” o adormecimiento en extremidades.
Rigidez o limitación
Dificultad para girar cuello o moverte con libertad.
Intolerancia a posturas
Sentarte, estar de pie o cargar aumenta la molestia.
Cambios funcionales
Afecta caminar, dormir, entrenar o trabajar con normalidad.
¿Tienes diagnóstico de hernia discal y dudas?
Agenda una valoración clínica para recibir orientación clara, conservadora y bien indicada.
Agendar cita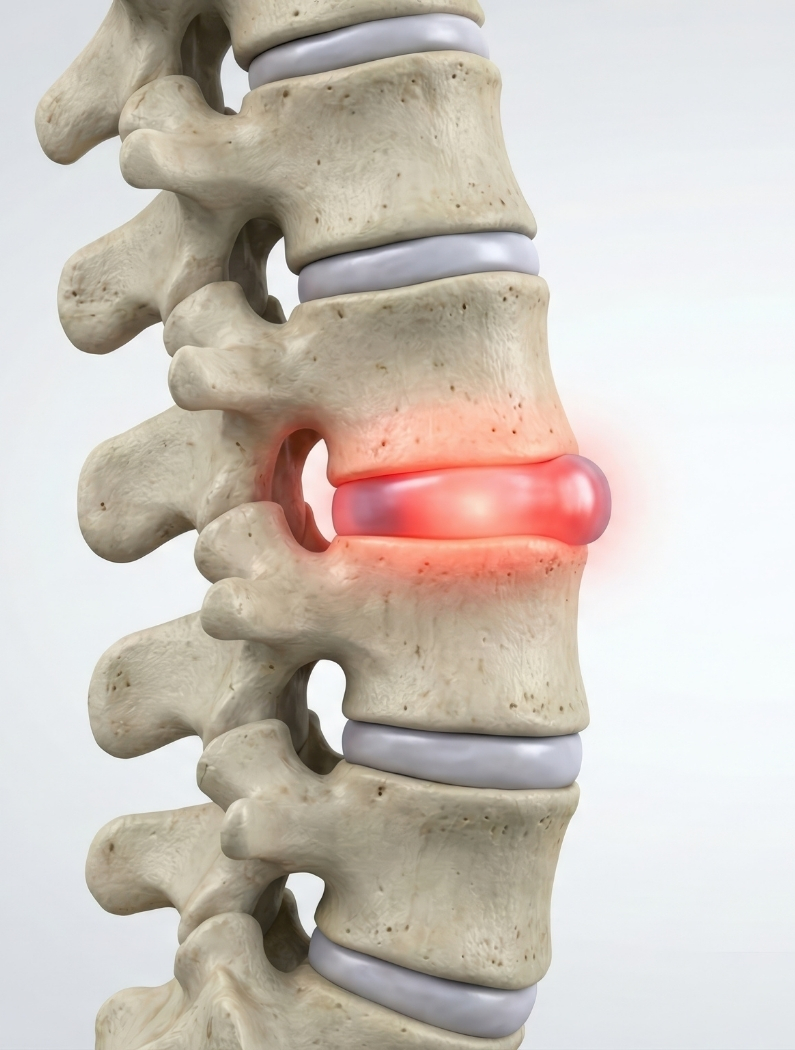
Los discos intervertebrales funcionan como amortiguadores entre vértebras. Cuando un disco cambia su forma o contenido, puede modificar la dinámica de la columna y, en algunos casos, relacionarse con síntomas locales o irradiados.
No todas las hernias se comportan igual: algunas personas tienen hernia discal y pocos síntomas, y otras presentan molestias funcionales. Por eso es esencial correlacionar imagen con exploración clínica.
- Dolor en cuello o espalda baja
- Rigidez o limitación de movimiento
- Dolor irradiado hacia brazo o pierna
- Hormigueo, entumecimiento o sensación de “corriente”
- Molestia al estar sentado, cargar o permanecer en una postura
La clave es no basarse solo en estudios de imagen: la valoración clínica define qué es relevante para tu caso.
En muchos casos se relaciona con un proceso progresivo. Factores comunes:
- Sobrecarga repetitiva y esfuerzo mal dosificado
- Postura sostenida (trabajo sedentario o físico)
- Falta de movilidad y pausas activas
- Compensaciones musculares
- Cambios en la mecánica de la columna con el tiempo
Cuando no existen signos de urgencia médica, el enfoque conservador suele considerarse parte del cuidado inicial. Esto prioriza evaluación funcional, comprensión del movimiento, acompañamiento progresivo y educación del paciente.
- Evaluación clínica y funcional
- Identificación de patrones de movimiento y carga
- Educación y seguimiento responsable
- Plan de cuidado progresivo y bien indicado
La quiropráctica se enfoca en la función de la columna y su relación con el sistema nervioso. En Dolorfin se integra cuando, tras la valoración clínica, identificamos que movilidad, mecánica articular o compensaciones pueden estar influyendo en tus molestias.
- Valoración clínica personalizada
- Revisión de movilidad (cervical o lumbar) y postura
- Identificación de restricciones articulares
- Ajustes orientados a mejorar función y movimiento
- Educación y seguimiento para cuidado diario
Importante: cada caso es distinto. Si presentas señales de alarma, acude a atención médica.
- Tienes diagnóstico de hernia discal y dudas sobre tus opciones
- Las molestias interfieren con actividades diarias
- Notas cambios en movilidad o postura
- El malestar se mantiene en el tiempo
- Buscas orientación profesional antes de tomar decisiones
Preguntas frecuentes sobre hernia discal
Respuestas generales. La valoración clínica define qué aplica en tu caso específico.
No. Muchas personas tienen hernias discales visibles en resonancia sin síntomas importantes. El dolor depende más de la inflamación, compresión nerviosa y respuesta individual que del tamaño de la hernia.
No. La gran mayoría de casos (80-90%) mejoran con tratamiento conservador (fisioterapia, quiropráctica, antiinflamatorios, educación postural) en las primeras 6-12 semanas, siempre que no haya signos de urgencia neurológica.
Sí, en la mayoría de los casos el cuerpo reabsorbe parte del material herniado con el tiempo (proceso natural llamado reabsorción). El objetivo del cuidado conservador es reducir inflamación, mejorar movilidad y evitar que el problema se cronifique.
Sí, pero debe ser ejercicio adaptado y supervisado. Actividades como caminar, natación, fortalecimiento de core y movilidad controlada suelen ser beneficiosas. Evita impactos altos o cargas pesadas sin valoración previa.
Posturas prolongadas sin movimiento, cargar peso inadecuado, flexiones repetitivas del tronco con torsión, sedentarismo extremo, estrés crónico y falta de sueño reparador suelen agravar los síntomas.
El 70-80% de las personas nota mejoría significativa en 4-12 semanas con manejo conservador adecuado. Casos más persistentes pueden requerir 3-6 meses o más, dependiendo de factores individuales y adherencia al plan.
